2019年3月26日 緩和ケア科

目次
はじめに
がんになったら「痛みはしょうがない」と思っていませんか?
痛みは、がんのいずれの時期においても起こりうる症状であり、病気の進行と痛みの強さは必ずしも一致しません。また、病気そのものによる痛みだけでなく、検査や治療時にも痛みが伴うこともあります。
痛みがあると、体がつらくなるだけでなく、気分もおちこみますし、日常生活のさまざまな場面で支障となり、がんの治療に悪影響を及ぼすこともあります。
さあ、痛みは我慢せず、痛みを和らげる方法を一緒に考えていきましょう。快適な治療を受けながら、あなたらしい療養生活を送れることが、何よりも大切なことなのです。
痛みの治療を受けるために知っておきたいこと
がんの痛みとは?
がんの痛みは、がんの治療中の患者さんでは約半数に、進行したがんの患者さんでは約2/3に見られます。
原因は様々ですが、以下のように大きく4つに分かれます。
- がん自体が原因の痛み
- がんに関連した痛み(筋肉のつり、手足のむくみ、便秘などによる痛みなど)
- がんの治療に関連して起こる痛み(手術後の痛み、抗癌剤による口内炎など)
- がん以外の病気による痛み(変形性脊椎症、関節炎など)や、誰でも経験するような痛み(単純な頭痛、歯痛など)
痛みの多くは治療できます
がんの痛みの多くは、適切な痛みの治療を行えば和らげることができます。
痛みの強さや性質(ズキズキ、ピリピリなど)は、がんのある場所などによって異なりますし、痛みの感じ方もその人によって異なります。従って、薬の種類や量、生活に関するアドバイスは、患者さんごとに検討する必要があります。
痛みを我慢せず、まずは、近くにいる主治医や看護師、薬剤師に相談してみましょう。
がんの痛みのメカニズム
がんのある場所や転移した場所、体の構造によって、痛みのメカニズムが異なります。
がん自体が原因の痛みは、3種類に分類されます。

- 「体性痛」
がんが骨や筋肉、皮膚など、体の構造部分にある場合の痛みです。
「うずくような」、「ズキズキする」、「ヒリヒリする」などと表現され、特に、からだを動かしたり圧迫したりすると鋭い痛みが出るのが特徴です。 - 「内臓痛」
がんが内臓にある場合の痛みです。
「ここ」という狭い明確な場所ではなく、「このあたり」というやや広範囲に痛みを感じます。鈍く重い感じの痛みが特徴的です。 - 「神経障害性疼痛」
がんが「痛みを伝える神経」に対して障害を起こした場合の痛みです。ある種の抗癌剤治療を続けている時に、手足の先に生じることもあります。
「焼けるような」「ビリビリ、チクチクした」「ビリッと電気が走るような」痛みであることが特徴で、普通は痛みを感じないような軽い刺激(軽く触れる程度の刺激)で痛みを感じたりすることもあります。
こんな誤解していませんか?
よくある誤解について、ご説明します
「痛みは我慢するべきもの」ではありません!
痛みを我慢していると、食欲が低下したり、不眠が続いたり、動くのがおっくうになったり、気持ちが落ち込んだりするなど、日常生活への支障が出てきます。痛みで体力が消耗すると、せっかくの治療にからだが耐えられなくなることもあります。我慢せずに、痛みを積極的にとることで、これまで通りの生活を続けられるようにしましょう。
「痛みが出たということは、がんが進行している証拠」ではありません!
がんの進行や大きさと痛みは、必ずしも関係はありません。がんが小さくても骨や神経の近くにできたために、痛みが強く生じることもあります。がん治療の副作用で痛みが起きることも、がんとは関係なく痛みが起きることもあります。また、痛みに対して、敏感な人もそうでない人もいます。
「痛み止めを使うことでがんの治療に悪い影響が出る」ことはありません!
痛み止めの使用ががん治療に悪い影響を与えることはなく、逆に、積極的な抗癌治療を続けていく助けになることが知られています。
「医療用麻薬を使うのは最後の手段」ではありません!
医療用麻薬の使用とがんの進行は、必ずしも関係はありません。医療用麻薬は、決して最後の手段ではなく、痛みに応じて必要な時期から開始することが勧められています。
「痛み止めで命を縮める」ことはありません!
医療用麻薬は、医師の指示のもと適切に使用された場合、寿命を縮めることはないということが示されています。
「痛み止めで麻薬中毒になる」ことはありません!
麻薬中毒、または「精神依存」とは、自分で制御できずに薬を使用してしまったり、痛みがないにも関わらず薬を使わずにいられなくなってしまったりすることをいいます。
医療用麻薬は、医師の指示のもと適切に使用された場合、依存症状を生じることはほとんどないと報告されていますので、ご安心ください。
「痛み止めがどんどん効かなくなっていく」ことはありません!
痛み止めの使用中に、これまでよりも多くの薬の量が必要になることはよくあります。多くの場合、薬が効かなくなったのではなく、痛みそのものが強くなったためとされます。
痛みの強さに応じて、痛み止めの量を増やしたり、種類を変更したりすれば、ほとんどの痛みは和らぎますので、あなたにとって必要な量の痛み止めを使っていきましょう。
あなたの痛みを伝えてください
痛みの伝え方のコツ
痛みは「主観的な感覚」なので、患者さんご自身にしかわかりません。血圧は測ればわかりますが、痛みは、外から測定したり判断したりすることができません。
医師、看護師、薬剤師は、あなたが伝えてくれた痛みの情報をもとに、痛みの原因を明らかにしていきます。ぜひ、あなたの痛みを、あなたの言葉で伝えてみましょう。
どこが痛い?
言葉で表現しにくいときは、ご自身のからだの場所、または図の上で指さして教えてください。
どんな痛み?
どんな痛みか、あなたが感じるままを教えてください。
どのように表現すればよいかわからない時は、次のような表現法も参考にしてください。
- ズキンズキンと脈打つ痛み
- ギクッと走るような痛み
- 突き刺されるような痛み
- 鋭い痛み
- 締め付けられるような痛み
- 焼け付くような痛み
- うずくような痛み
- 重苦しい痛み
- さわると痛い
- 身の置き所のないような痛み
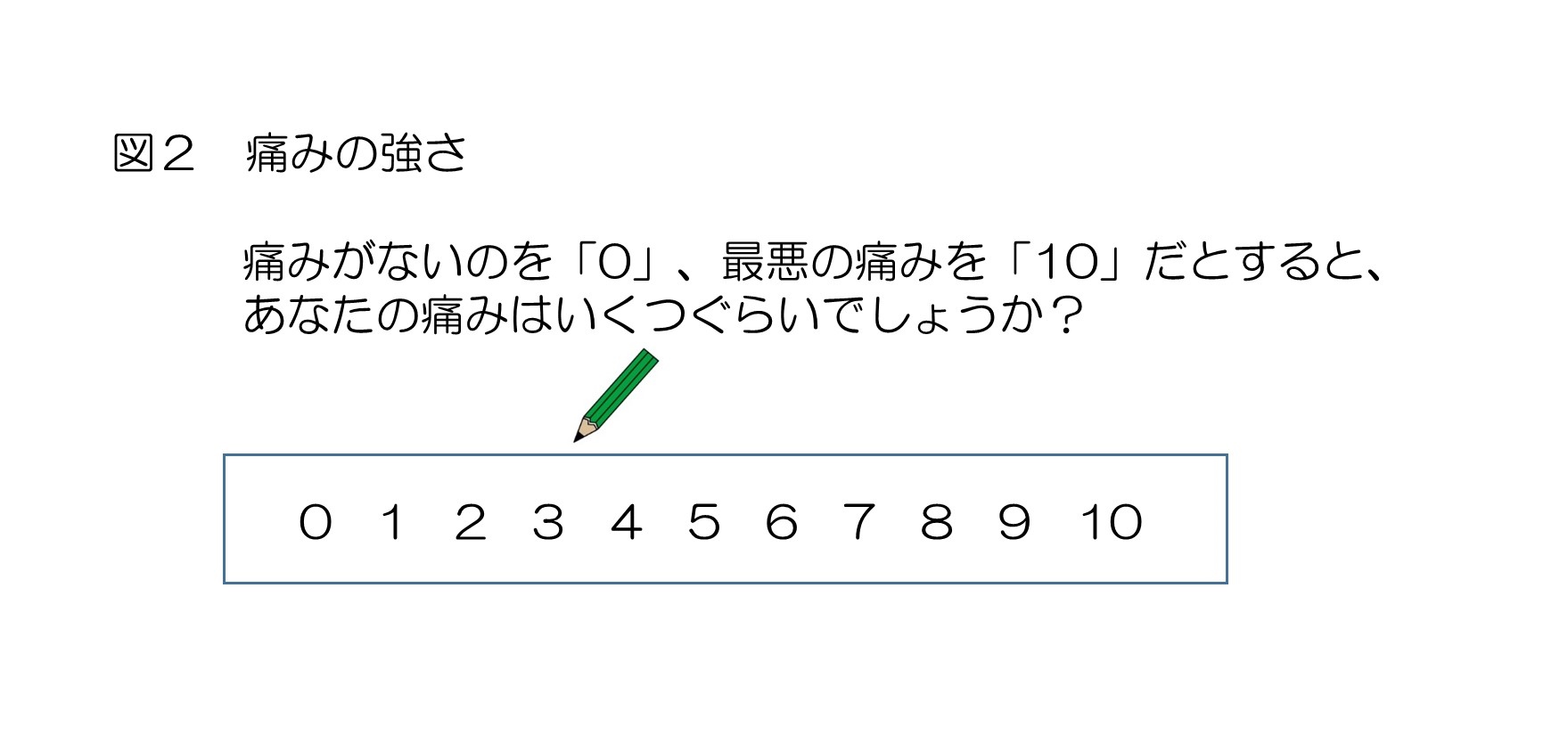
痛みの強さは?
痛みの強さを表す「ものさし」を使ってみましょう。
図のように、「痛みのない状態」を0、「想像できる最悪の痛み」を10として、0から10ので痛みの強さを表現するものさしが、よく使われています。
(強さの表現例)「一番痛い時で8、痛くないときは2、一日平均すると6」というように、教えてください。
どうすると痛くなる?
どんな時に痛みが強くなるか、教えてください。次のような例も参考にしてください。
- 動いた時
- 横になった時
- 定時の痛み止めを飲む時刻の前
- ずっと同じ姿勢でいる時
- これからどうなるのだろうと不安になる時
私たちからのメッセージ
痛みに対する誤解、痛み止めに対する誤解は解けましたでしょうか?
当院では、がん治療に携わる医師全員が「緩和ケア研修会」を受講しており、がん性疼痛に関する知識を持っています。また、がん性疼痛、緩和ケア、抗癌剤治療・放射線治療などの専門の看護師もおります。
痛みは我慢せず、ぜひ、お近くのスタッフに声をかけ、ご相談ください。痛みが和らぎ、快適ながん治療を受けながら、あなたらしい生活を送れるよう、スタッフ一同応援致します。
執筆者紹介
田中 桂子(たなか けいこ)

専門分野:緩和医療
資格:東海大学医学部卒 平成6年卒
日本緩和医療学会認定専門医
医学博士(筑波大学)
日本サイコオンコロジー学会認定CSTファシリテーター
参考文献
患者さんと家族のためのがんの痛み治療ガイド 日本緩和医療学会 金原出版社
関連する記事
がんの痛みはこう治療する!あなたのお薬について知っておいていただきたいこと
(2019年4月19日)
目次 0.1. 痛み治療の目標0.2. 痛みの緩和治療(概論)1. がんの痛みに対する薬物治療1.1. 標準的ながん疼痛治療法1.2. 解熱鎮痛薬:「[…]



