リハビリテーション科
皆様、こんにちは。リハビリテーション科部長の尾花正義です。当科のホームページをご覧いただきありがとうございます。当科はリハビリテーション科医師をはじめ、理学療法士、作業療法士、言語聴覚士で構成されています。各専門職が専門性を持ちながら治療を行うとともに、他職種および専門チームと密な連携を取りながら、患者さんの日常生活活動(ADL)や生活の質(QOL)の向上を目指しています。なお、当科は【ボトックス外来 】【補装具外来】などの専門外来をはじめ、経頭蓋的に磁気で脳を刺激する【反復経頭蓋磁気刺激治療(rTMS治療)】を行っています。リハビリテーションでお困りの方は一度、当科にご相談下さい。
リハビリテーション科部長
尾花 正義
特色
- リハビリテーション科外来スケジュール
- 当院の主なリハビリテーション対象疾患・障害
- リハビリテーション科の構成
- リハビリテーション治療開始の流れ
- 当院の特徴
- 各部門の紹介
- 当院施設基準・事業
- 実習・研修受入件数
- リハビリテーション科の学会報告・研究実績
リハビリテーション科外来スケジュール
外来予約は電話にて受け付けております
電話番号:03-5734-5489
当院の主なリハビリテーション対象疾患・障害
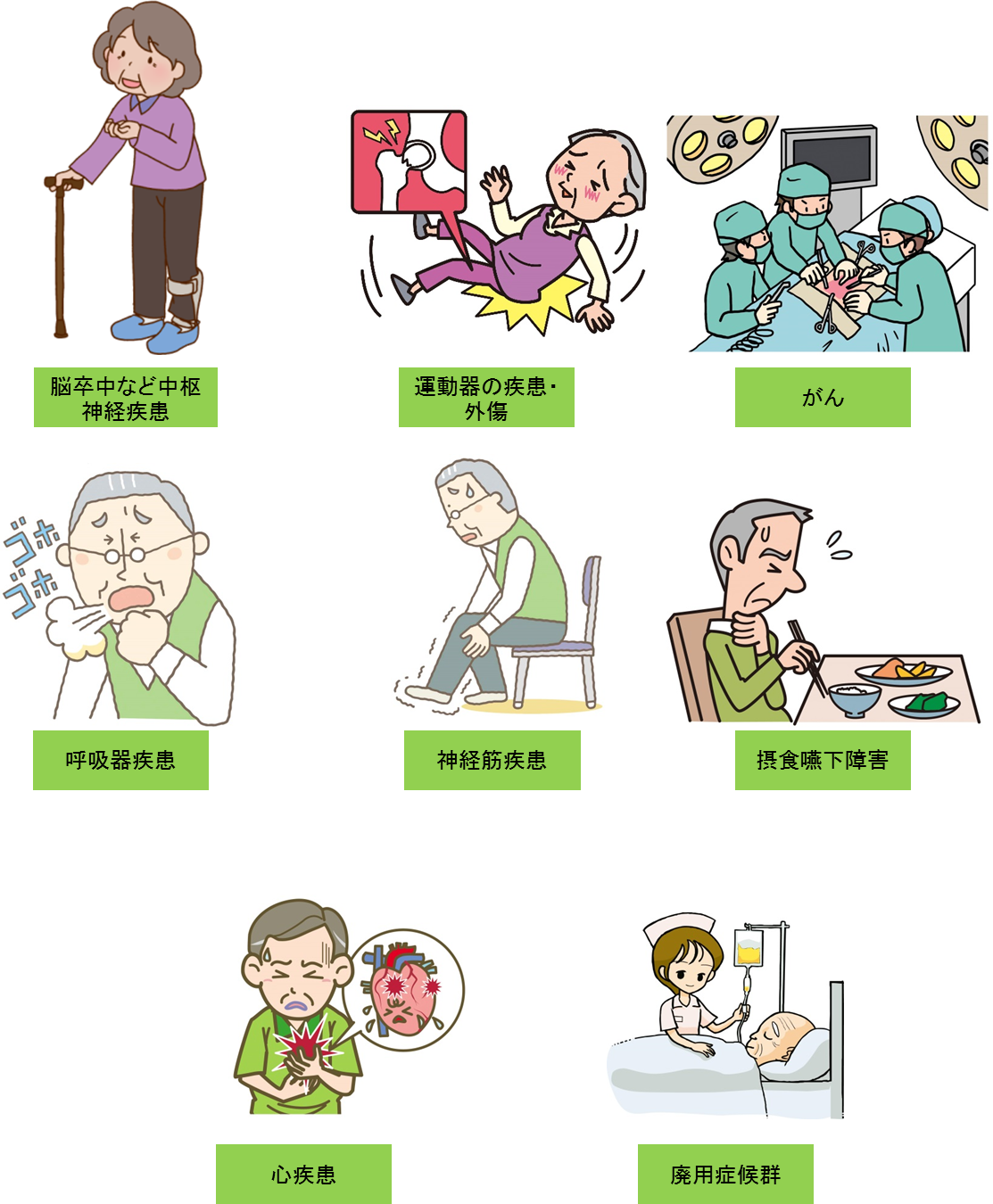
リハビリテーションの対象疾患は上記を代表例として多岐にわたります。対象とならない場合もございますので、疑問がありましたら一度当科までご相談ください。
リハビリテーション科の構成
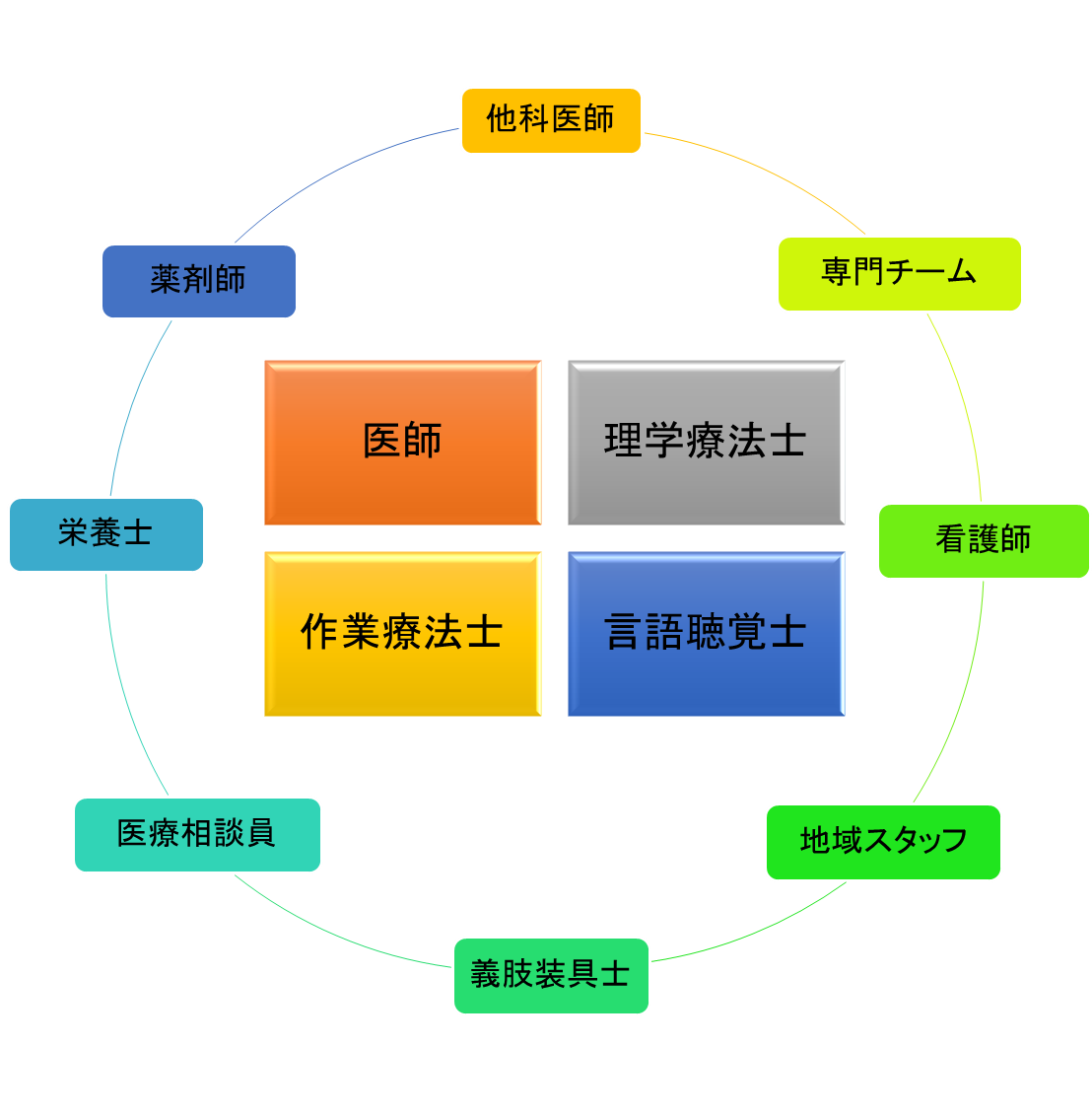
当院リハビリテーション科のスタッフは医師と理学療法士、作業療法士、言語聴覚士で構成されます。院内外問わず、他職種および専門チームと連携を取り、チーム医療を実践しています。

リハビリテーション治療開始の流れ
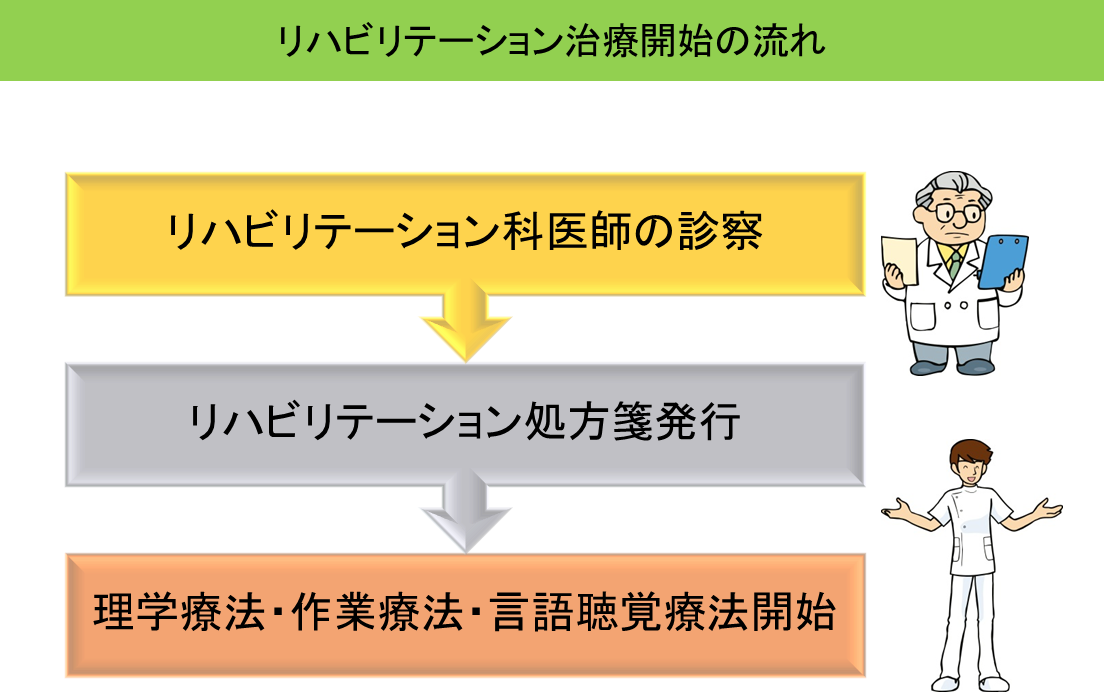
理学療法、作業療法、言語聴覚療法の実施には必ず、医師の診察が必要となります。一度、リハビリテーション科の外来を受診してください。
当院の特徴
入院早期の介入
当院は重点医療として救急医療(二次救急中心)を行っており、入院早期よりリハビリテーションが介入します。
早期リハビリテーション
救急車で搬送された方は、ベッドの上で安静することが、多いかもしれません。しかし、ベッドの上で寝ていることで、起きる弊害も少なくありません。治療と引き換えに、筋肉が痩せてしまったり、関節が固くなってしまったり、床ずれ(褥瘡)ができるなど、原疾患とは違う弊害が起こる場合があります。
当科では、これらを予防、そして日常生活に早期に復帰していただくために、できるだけ早期にリハビリテーション介入を行います。ベッドの上でもできる体位変換や筋力トレーニング、ストレッチなどを行い、合併症の予防を行うとともに、治療に合わせてスムーズに起きあがれるように支援します。特に集中治療室(ICU)に入室した方は入室してからより早期に介入します。
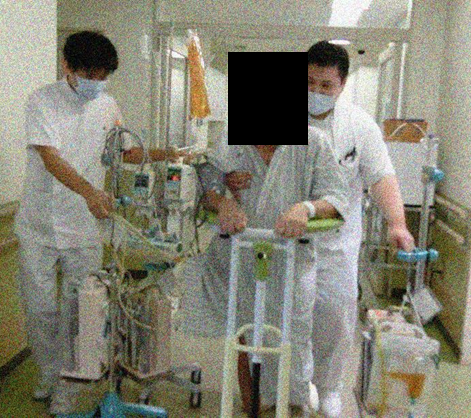
脳卒中医療
当院2つ目の重点医療として脳卒中医療を行っています。リハビリテーションは急性期脳卒中リハビリテーションと生活期脳卒中リハビリテーションを行っています。
急性期脳卒中リハビリテーション
急性期脳卒中リハビリテーションでは、「総合脳卒中センター」において、脳神経内科、脳神経外科、放射線科、当科を中心とした医療チームにより急性期の脳卒中医療に取り組んでいます。当科では脳卒中ケアユニット(Stroke Care Unite)に毎日リハビリテーション科医師が診察に行き、リハビリテーションが必要な方にリハビリテーションを処方します。脳卒中ケアユニットには専従の理学療法士が1名配置されており、迅速なリハビリテーション介入を行っています。

脳卒中の症状は様々です。手足顔面の麻痺や言語障害、高次脳機能障害、摂食嚥下障害など多岐にわたります。これらに対し、理学療法士、作業療法士、言語聴覚士がリハビリテーションを担当します。さらに、自宅退院や転院の際には、患者・地域サポートセンターと連携し、退院の支援をさせていただきます。
生活期脳卒中リハビリテーション
脳卒中の症状は回復期リハビリテーション病棟でリハビリテーションを行い、発症から6か月経過しても、後遺症が残る場合があります。
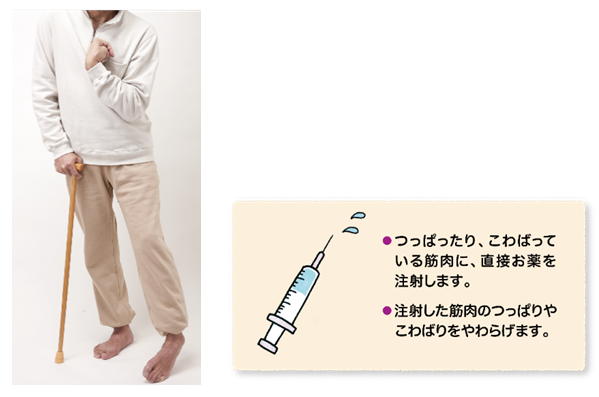
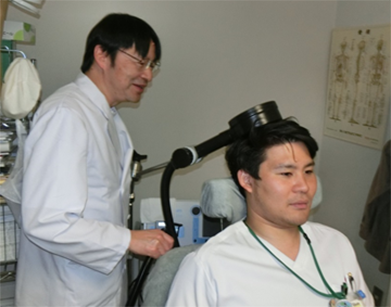
当院では手足のつっぱり(痙縮)に対する治療として、ボツリヌス毒素製剤を用いたボツリヌス治療を行っています。そして、磁気刺激を用いた経頭蓋磁気刺激治療(TMS治療)も行っています。生活期以降にもこれらの脳卒中リハビリテーションを実施しています。
集学的がん医療
当院3つ目の重点医療として集学的がん医療を行っています。当科では主に手術前後の周術期リハビリテーションと緩和リハビリテーションを行っています。
周術期がんリハビリテーション
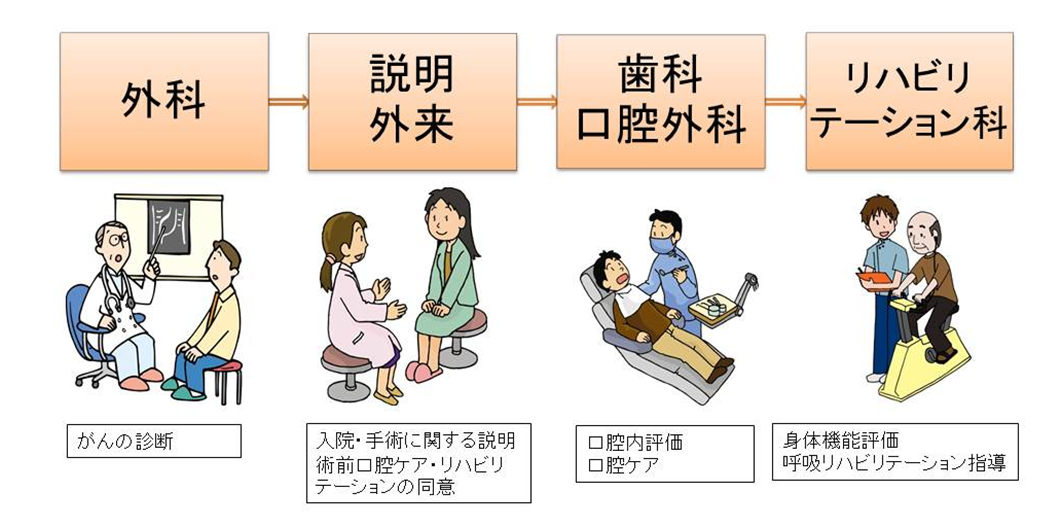
当院では周術期がん患者に対して、呼吸器合併症の予防と早期退院を目的に外科、看護部の説明外来、歯科口腔外科、当科で連携し、手術前のケアを行っています。このチームの名前は【STRONG】といいます。Support Team of Rehabilitation, Oral care and Nursing care Group for Perioperative Patientsの略であり、手術に臨む患者さんに対して、サポートできる強いチームという意味があります。
手術前後の周術期リハビリテーションは、手術前の外来からリハビリテーションを開始します。手術前にリハビリテーションを行う目的は3つです。呼吸機能の向上、体力の維持・向上、手術後の離床の指導です。


緩和リハビリテーション
当院では緩和ケアチームと連携して、がん患者さんに対して、患者さんの要望を尊重しながら、身体的にも精神的、社会的にもQOLの高い生活が送れるように、緩和リハビリテーションを行っています。
緩和ケアチームメンバーの一員として、がんの治療に伴う 様々な問題に対応できるように支援を行っています。

各部門の紹介
理学療法(PT:Physical Therapy)
- 理学療法は筋力トレーニングなどの運動療法や電気刺激治療、温熱療法などの物理療法を行い、身体機能や基本動作能力の改善を目指すリハビリテーションです。主に、起きる・立つ・歩く・階段を昇るなど基本動作の向上や、脳卒中後の麻痺の改善、座位・立位など姿勢バランスの向上、生活環境の調整、手術後の安全な離床などをサポートします。
- リハビリテーション開始時は病室から始め、徐々に1周50mある理学療法室で練習を行います。
- 電気刺激治療機器、体組成計、各種装具など、さまざまな治療機器を揃えており、患者さんに適したメニューを立て、できるだけ早い家庭や社会への復帰や生活の質の向上を目指します。

作業療法(OT:Occupational Therapy)
- 作業療法は、病気やケガによって身体又は精神が不自由になった患者さんに対して、作業特性(心身機能、日常生活活動、社会適応能力)を用いて行うリハビリテーションです。
- 病気やケガの直後から、理学療法や言語聴覚療法と協力して開始していきます。
- 自分で食事や着替えをする練習、料理を作る練習など、その人らしさを取り戻すために、個性・特性に合わせた生活行為の獲得を目指していきます。

言語聴覚療法(ST:Speech Therapy)
言語聴覚療法では脳卒中の後遺症による失語症、構音障害、嚥下障害などを対象に入院および外来での機能回復訓練を行います。
「ことば」を聞き取る・話す・読む・書くためのリハビリテーション
他人の話を聞いても理解できない、言いたい言葉が出てこない、以前はできた読み書きができない、など意思疎通に欠かせない「ことば」のリハビリテーションです。
<実際に行うこと>
- 聞く・話す・読む・書く 各機能の評価
- 聞く力、読む力を高める練習
- 話す練習 声を出す/あいさつなど
- 書く練習 名前・住所/日記
- 計算練習 など
「発声・発音」のためのリハビリテーション
ろれつが回らなくなったり、声が小さかったりかすれて出にくくなったりした方へのリハビリテーションです。
<実際に行うこと>
- 口や頬・舌などの運動、自主トレーニング指導
- 発声練習、発音の練習 など
「食べる」ためのリハビリテーション
安全に食事を食べるためのリハビリテーションです。
訓練室ではなく病室のベッド上で行うことも多く、全身状態やその日の体調に合わせて効果的なリハビリができるよう工夫しています。
<実際に行うこと>
- 飲み込む力の確認と練習方法の指導
- 口の中をきれいに保つお手伝い
- 食べやすい物・食べにくい物の説明と食べ方の注意点を本人・家族に伝達 など
高次脳機能障害のリハビリテーション
脳卒中や脳外傷などの後遺症として生じる、記憶や注意力などが低下する「高次脳機能障害」への対応も行っています。
必要に応じて院内外のいろいろな職種の支援者と連携して対応していきます。
<実際に行うこと>
- 記憶や注意・思考力・認識する力などの評価と練習、対応方法の指導
- 家族や周囲の方への生活上の注意点の指導 など
区南部圏域高次脳機能障害支援普及事業
高次脳機能障害とは・・・
事故や脳卒中などの病気が原因で脳が損傷されたために、考えることや、覚えること、話すこと、空間を認識することなどが難しくなる、また以前と性格が変わってしまい、日常生活や社会生活に支障がでることをいいます。
手足の麻痺のように、見た目でわかりやすい障害ではないため、周囲の人から理解が得られず、本人や家族が苦労することがあります。
当院施設基準・事業(2020年1月現在)
施設基準
- 脳血管疾患等リハビリテーション料(Ⅰ)(180日)
・脳梗塞、脳出血、くも膜下出血その他の急性発症した脳血管疾患または手術後の患者
・脳腫瘍、脳膿瘍、脊髄腫瘍その他の急性発症した中枢神経疾患またはその手術後の患者
・多発性神経炎、多発性硬化症、末梢神経障害その他の神経筋疾患の患者
・パーキンソン病、脊髄小脳変性症その他の慢性の神経筋疾患の患者
・失語症、失認及び失行症並びに高次脳機能障害の患者など - 運動器リハビリテーション料(Ⅰ)(150日)
・上・下肢の複合損傷、脊椎損傷による四肢麻痺その他の急性発症した運動器疾患又はその手術後の患者
・関節の変性疾患、関節の炎症性疾患その他の慢性の運動器疾患により、一定程度以上の運動機能及び日常生活活動の低下を来している患者 - 呼吸器リハビリテーション料(Ⅰ)(90日)
・肺炎、無気肺、その他急性発症した呼吸器疾患の患者
・肺腫瘍、胸部外傷その他の呼吸器疾患又はその手術後の患者
・COPD、気管支喘息その他の慢性の呼吸器疾患により、一定程度以上の重傷の呼吸困難感や日常生活能力の低下を来している患者
・食道癌、胃癌、肝臓癌、咽・喉頭癌等の手術前後の呼吸機能訓練を要する患者 - 廃用症候群リハビリテーション料(Ⅰ)(120日)
・急性疾患等に伴う安静(治療の有無を問わない)による廃用症候群の患者(一定程度以上の基本動作能力、応用動作能力、言語聴覚能力、日常生活能力の低下を来しているもの) - 心大血管疾患リハビリテーション料(I)(150日)
・急性心筋梗塞、 狭心症発作、その他の急性発症した心大血管疾患又はその手術後の患者
・慢性心不全、末梢動脈閉塞性疾患その他の慢性の心大血管疾患により、一定程度以上の呼吸循環機能の低下及び日常生活能力の低下を来している患者 - がん患者リハビリテーション料
- 摂食機能療法
その他の施設基準・事業
- 日本リハビリテーション医学会認定研修施設
- 区南部地域リハビリテーション支援センター
- 東京都高次脳機能障害者支援普及事業
実習・研修受入件数
| 理学療法士 | 作業療法士 | 言語療法士 | |
|---|---|---|---|
| 2015年度 | 6 | 0 | 0 |
| 2016年度 | 6 | 0 | 0 |
| 2017年度 | 5 | 1 | 2 |
| 2018年度 | 8 | 2 | 3 |
| 2019年度 | 4 | 9 | 1 |
| 2020年度 | 3 | - | - |
| 2021年度 | - | - | - |
| 2022年度 | 2 | - | - |
| 2023年度 | 2 | 2 | 4 |
| (注)件数は見学実習、評価実習、臨床実習の総数です。 | |||
その他
- 東京都地域リハビリテーション支援事業:若手の理学療法士及び作業療法士実務研修(2017年度で終了)
- 歯科学生見学
- ボツリヌス治療見学



